W poprzednim tekście skupiliśmy się na tym, czym są zasłabnięcia, omdlenia i hipotonia ortostatyczna, i co je odróżnia. Tym razem lek. Krzysztof Krawczyk, specjalista kardiolog, pracujący w CM Plus Medica, wyjaśnia, co robić, by zminimalizować objawy tych nieprzyjemnych schorzeń.
Profilaktyczne zalecenia dla pacjentów z rozpoznanym zespołem wazowagalnym (odruchowymi omdleniami i zasłabnięciami) oraz hipotonią ortostatyczną:
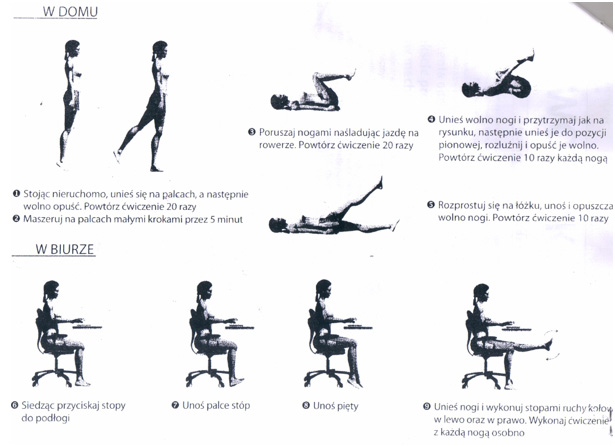
- unikanie pozostawania w długotrwałych nieruchomych pozycjach zarówno stojącej, jak i siedzącej. W obydwu tych pozycjach (szczególnie jeśli pojawiają się objawy prodromalne świadczące o zbliżającym się omdleniu – patrz: poprzedni artykuł) zaleca się wdrażanie tzw. ćwiczeń przeciwomdleniowych (tzw. manewrów przeciwomdleniowych), które opisano w dalszej części artykułu;
- unikanie innych czynników wywołujących omdlenia (m.in. silny stres, bardzo duży wysiłek fizyczny, przebywanie w ciasnych i dusznych pomieszczeniach). Omdlenia odruchowe mogą pojawić się także na widok krwi lub pod wpływem bodźca bólowego, a więc np. podczas pobierania krwi (u takich osób należy podbierać krew w pozycji leżącej);
- zwiększenie podaży płynów wypijanych do ok. 2,5-3 l/dobę. Zaleca się wypicie 1 szklanki wody zaraz po przebudzeniu przed wstaniem z łóżka i drugą zaraz po toalecie porannej, pozostałe płyny w ciągu całego dnia. Zaleca się również zwiększoną podaż płynów w okresie upałów, zwiększonego pocenia się w wyniku wysiłku fizycznego bądź infekcji z podwyższoną temperaturą ciała lub biegunką czy wymiotami;
- unikanie płynów moczopędnych np. mocna kawa, mocna herbata, piwo, środki przeczyszczające itp., gdyż mogą nasilać częstość występowania epizodów omdleń;
- wskazane jest systematyczne wykonywanie wysiłków o charakterze rekreacyjnym, poprawiających ogólny poziom kondycji fizycznej (np. spacery, bieganie, jazda na rowerze, pływanie, taniec, aerobik, narciarstwo). Niewskazane są natomiast ćwiczenia siłowe takie jak podnoszenie ciężarów;
- dieta śródziemnomorska bez ograniczenia soli (chorzy bez nadciśnienia tętniczego i niewydolności serca). U chorych z nadciśnienie tętniczym lub niewydolnością serca należy ograniczać podaż soli w diecie;
- uregulowany tryb życia.
Ćwiczenia przeciwomdleniowe (tzw. manewry przeciwomdleniowe), czyli niefarmakologiczne leczenie stanowiące podstawę terapii omdleń i zasłabnięć odruchowych, które powinny zostać wdrażane każdorazowo podczas dłuższego pozostawania w pozycji stojącej lub siedzącej (zwłaszcza w przypadku pojawienia się objawów prodromalnych lub zasłabnięcia):
- kucanie,
- krzyżowianie ud,
- napinanie przedramion, zaciskanie dłoni,
- napinanie mięśni nóg i pośladków,
- skłony tułowia.

Warto przypomnieć, ze nasza Przychodnia ściśle współpracuje z Ośrodkiem Diagnostyki i Leczenia Omdleń w Klinice Choroby Wieńcowej i Niewydolności Serca w ramach Krakowskiego Specjalistycznego Szpitala im. Jana Pawła II. Dzięki temu mamy możliwość zapewnienia naszym Pacjentom nowoczesnego i skutecznego postępowania diagnostyczno-leczniczego.
Pamiętaj!
Zasłabnięcie i omdlenie może być objawem stanu zagrożenia życia (udaru mózgu, zawału serca czy zatorowości płucnej) lub poważnej choroby układu krążenia i układu nerwowego (takich jak wady serca, choroba wieńcowa oraz padaczka). Każdorazowo utrata przytomności wymaga pilnej konsultacji lekarskiej a w niektórych przypadkach (zależnie od okoliczności i ewentualnych dodatkowych objawów) wizyty w SOR lub wezwania zespołu pogotowia ratunkowego. U osób leczących się z powodu cukrzycy (zwłaszcza jeśli przyjmują insulinę) należy zawsze ocenić poziom glikemii (cukru) we krwi.


